# 胸腔积液
# 病因
| 胸水原因 | 临床常见疾病 |
|---|---|
| 胸膜毛细血管内静水压升高 | 充血性心衰、缩窄性心包炎、上腔静脉或奇静脉阻塞、血容量增加 |
| 胸膜通透性增加 | 胸膜炎 (结核、肺炎)、结缔组织病 (系统性红斑狼疮、类风湿关节炎)、胸膜肿瘤 (恶性肿瘤转移、闻皮瘤)、肺梗塞、膈下感染等 |
| 胸膜毛细血管内胶体渗透压降低 | 低蛋白血症、肝硬化、肾病综合征、急性肾炎、粘液性水肿 |
| 壁层胸膜淋巴引流障碍 | 癌性淋巴管阻塞、发育性淋巴管引流异常 |
| 损伤 | 主动脉瘤破裂、食管破裂等产生的血胸、脓胸、乳糜胸 |
- 各种引起静脉血容量 ↑ 的;
- 各种炎症感染;
- 能导致低蛋白血症的
# 胸水性质
| 漏出性胸水 | 渗出性胸水 | 脓胸 (渗出性) | 血胸 (渗出性) | 乳糜胸 (滲出性) |
|---|---|---|---|---|
| 充血性心衰 缩窄性心包炎 上腔静脉阻塞 肝硬化 肾病综合征 急性肾炎 腹膜透析 粘液性水肿 药物过敏 | 胸膜炎 膈下感染 胸膜恶性肿瘤 肺梗塞 系统性红斑狼疮 类风湿关节炎 气胸 胸部手术 | 各类肺感染 肺结核 胸穿后感染 胸外伤 气胸 食管瘘 | 肺结核 恶性肿瘤 肺梗塞 胸外伤 气胸 | 胸导管外伤 胸导管阻塞 |
漏出性:低蛋白血症
渗出性:外伤(胸外伤、胸部手术、气胸、胸导管外伤),炎症(肺炎、各类肺部感染、肺结核、胸膜炎、膈下感染、胸穿感染),肿瘤(恶性肿瘤、胸膜恶性肿瘤),免疫(SLE、类风关),血流(肺梗死)
# 漏出性、渗出性胸水的鉴别
| 漏出性胸水 | 渗出性胸水 | |
|---|---|---|
| 原因 | 液体漏出所致 | 炎症所致液体渗出 |
| 外观 | 无色或浅黄色,不凝固 | 深色、草黄、血性,自行凝固 |
| 透明度 | 透明或半透明 | 混浊 |
| 比重 | <1.018 | >1.018 |
| Rivata 试验 | 阴性 | 阳性 |
| 蛋白定性 (定量) | 阴性 (<30g/L) | 阳性 (>30g/L) |
| 细胞计数 | 细胞数 < 100x106/L | 白细胞数 > 500x106/L |
| 胸水蛋白 / 血清蛋白 | <0.5 | >0.5 |
| 胸水 LDH / 血清 LDH | <0.6 | >0.6 |
| 细胞分类 | 以淋巴细胞、间皮细胞为主 | 中性、淋巴、红细胞为主 |
渗出通透性很大,渗出的都是大物;只有小物才能漏出
# 良恶性胸水的鉴别
| 良性胸水 | 恶性胸水 | |
|---|---|---|
| pH | <7.30 | >7.40 |
| 含糖量 (mg/L) | <20 | >60 |
| 类粘蛋白 (g/L) | >1 | <1 |
| 铁蛋白 (ng/L) | <500 | >500 |
| 胸水 LDH (U/L) | <200 | >500 |
| LDH 同工酶 | 以 LDH4、LDH5 为主 | 以 LDH2 为主 |
| 胸水 LDHV 血清 LDH | <2.0 | >3.0 |
| 腺苷脱氨酶 ADA (U/L) | >45 | <45 |
| 胸水癌胚抗原 CEA (ug/L) | <20 | >20 (伴血 CEA 增高) |
| 脱落细胞 | 无肿瘤细胞 | 可见肿瘤细胞 |
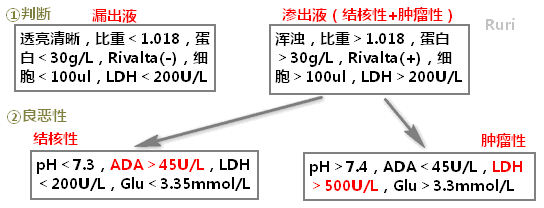
ADA>45U/L 诊断结核性敏感性较高(一般是<45U/L)
LDH>500U/L 肿瘤性胸水并发细菌感染
当 ADA 与 LDH 判断结果矛盾时以 ADA 为准
- Rivalta 实验,即粘蛋白实验
- 纤支镜,一二级大气道有相关病变
- 胸腔镜,靠近胸壁的病变
- 纵膈镜,两肺之间
# 气胸
# 病因
质量差 - 基础肺病变(慢阻肺及肺结核最常见)+ 压力大 - 诱因(喷嚏、咳嗽、大笑、用力过猛)
# 鉴别
| 闭合性气胸 | 张力性气胸 | 交通性气胸 | |
|---|---|---|---|
| 别称 | 单纯性气胸 | 高压性气胸 | 开放性气胸 |
| 胸膜裂☐ | 小 | 呈单向活瓣作用 | 大,持续开启 |
| 空气进出 | 空气不能自由进出胸膜腔 | 空气只能进,不能出 | 可自由进出胸膜腔 |
| 胸腔内压 | 接近或略超过大气压 | 持续升高、高压 | 接近 0 |
| 抽气表现 | 抽气后压力下降 | 压力先下降,后迅速增高 | 抽气数分钟后压力不变 |
治疗 | 肺压缩量 < 20%:观察 | 立即穿刺抽气 | 将开放性变为闭合性 |
张力性气胸,纵膈移位
开放性气胸,纵膈摆动
# 常考数据
- 气胸穿刺抽气
- 积气量少于该侧胸腔容量的 20% ➡️ 不穿刺抽气
- 积气量占该侧胸腔容量的 20% ➡️ 需进行治疗
- 积气量多时,可每日或隔日抽气一次,每次小于 1L(否则纵膈摆动)
- 穿刺抽气点在锁骨中线外第 2 肋间,或腋前线 4~5 肋间
- 胸腔腹腔积液穿刺
- 抽液点在肩胛线或腋后线 7~8 肋间,或腋中线 6~7 肋间、或腋前线第 5 肋间
- 腹腔穿刺抽液点在左下腹脐与髂前上棘连线的中外 1/3 交点
- 腹腔穿刺抽液每次不应超过 3000ml
呼吸困难是胸腔积液最常见的症状,可伴有胸痛和咳嗽。呼吸困难与胸廓顺应性降低、患侧隔肌受压、纵隔移位、肺容量下降刺激神经反射有关。
腺苷脱氨酶 (ADA) 在淋巴细胞内含量较高,结核性胸膜炎时,因细胞免疫受刺激,T 细胞活性增强,故胸水 ADA 多超过 45U/L,对结核性胸腔积液诊断的敏感性较高。
恶性肿瘤引起的胸腔积液是渗出液,胸水比重应>1.018。恶性胸水 CEA>20μg/L,LDH>500U/L 为上 (且以 LDH2 为主),腺苷脱氨酶 (ADA)<45U/L。
在我国,渗出性胸水最常见的病因是结核性胸膜炎,多见于青壮年。
类肺炎性胸腔积液是指肺炎、肺脓肿和支气管扩张等感染引起的胸腔积液,如积液呈脓性则称脓胸。患者多有发热、咳嗽、咳痰、胸痛等症状。胸水呈脓性或草黄色。由于是炎性疾病,胸水白细胞明显增高,以中性粒细胞为主。
脓胸的治疗原则是控制感染、引流胸腔、促使肺复张、恢复肺功能。抗菌药物要足量使用,全身和胸腔都要使用抗生素。引流是脓胸最基本的治疗方法,应反复抽脓或行闭式引流。对有支气管胸膜瘘者不宜冲洗胸腔,以免引起感染播散。
抽液治疗
- 不是所有的胸腔积液都需要抽液治疗,只有积液量很大,引起肺压缩症状明显时,才行抽液治疗。
- 由于结核性胸膜炎的胸水蛋白质含量高,容易引起胸膜粘连,原则上应尽早抽尽积液。
- 大量胸水者每周抽液 2~3 次,首次抽液量不要超过 700ml,以后每次抽液量不应超过 1000ml。过快、过多抽液可使胸腔压力骤降,导致纵隔摆动,发生复张后肺水肿或循环衰竭。
- 若抽液时发生头晕、冷汗、心悸、面色苍白、脉细等表现,应考虑 “胸膜反应”,应立即停止抽液,进行积极抢救。
气胸的体征取决于积气量的多少。少量积气时体征不明显。大量积气时,气管向健侧移位,叩诊过清音或鼓音 (不是浊音,叩诊浊音是胸腔积液的表现)。气胸时可出现患侧呼吸音减低甚至消失。
- 当左侧少量气胸或纵隔气肿时,有时在左心缘处听到与心跳一致的气泡破裂音,称 Hamman 征。
辅助检查
- X 线检查只能用于判断胸腔积液的有无及积液量的多少。
- B 超探测胸腔积液的灵敏度高、定位准确,还可在 B 超引导下行胸腔穿刺,但不能用于判断积液的病因。
- CT 检查可显示少量胸腔积液、肺内病变、胸膜间皮瘤、胸内转移性肿瘤、纵隔和气管旁淋巴结等病变,有助于病因诊断。
- 胸膜活组织检查、胸腔穿刺可用于病变性质的确定。
胸腔闭式引流的指征是:不稳定型气胸、呼吸困难明显、肺压缩程度较重、交通性气胸、张力性气胸、反复发生气胸者。